当院の治療内容
当院の治療内容
不妊の基礎知識
受精から着床までの流れ
妊娠は、排卵された卵子と精子が出会い、受精卵が子宮にたどり着いて着床することで始まります。
排卵日に性交が行われると、精子は卵管まで進み、卵子と出会って「受精」します。
受精卵は卵管の中を移動しながら、4細胞、8細胞、桑実胚、胚盤胞と少しずつ成長していきます。
数日後、成長した胚盤胞が子宮に到着し、子宮内膜に「着床」すると妊娠が成立します。
この一連の流れには、排卵のタイミングや卵管の通り道、子宮内膜の状態などが関係しており、どれか一つがうまく働かないと妊娠しづらくなることがあります。
ヒューナーテストとは
ヒューナーテストは、精子が子宮の中まできちんと進めているかを調べる検査です。
排卵の時期になると、子宮の入口にある「頸管(けいかん)」の粘液がサラサラになり、精子が通りやすい状態になります。
この頸管粘液を採取し、精子の数や動き(運動率)を顕微鏡で観察して、受精に必要な条件が整っているかを確認します。

人工授精とは
遠心分離で濃縮精製した精液を専用の注射器で子宮内に注入する方法です。
複数回行うことで、精液中の細菌による子宮内や卵管への感染リスクがあります。
当院ではヒューナーテスト不良の患者様に限り行うことがあります。
体外受精とは
精子と卵子を確実に出会わせるための治療です。
採卵
体外受精や顕微授精では、排卵のタイミングに合わせて卵巣を穿刺し、卵子を吸引して採取します。
胚培養
採取した卵子に精子を加えて体外で受精させ、受精卵を培養して育てます。
胚移植
胚盤胞まで成長した胚を子宮に戻し、着床と妊娠の成立を目指します。
ホルモン検査
当院で測定するホルモンについて
E2(エストロゲン:女性ホルモン)
卵胞発育とともに上昇する。
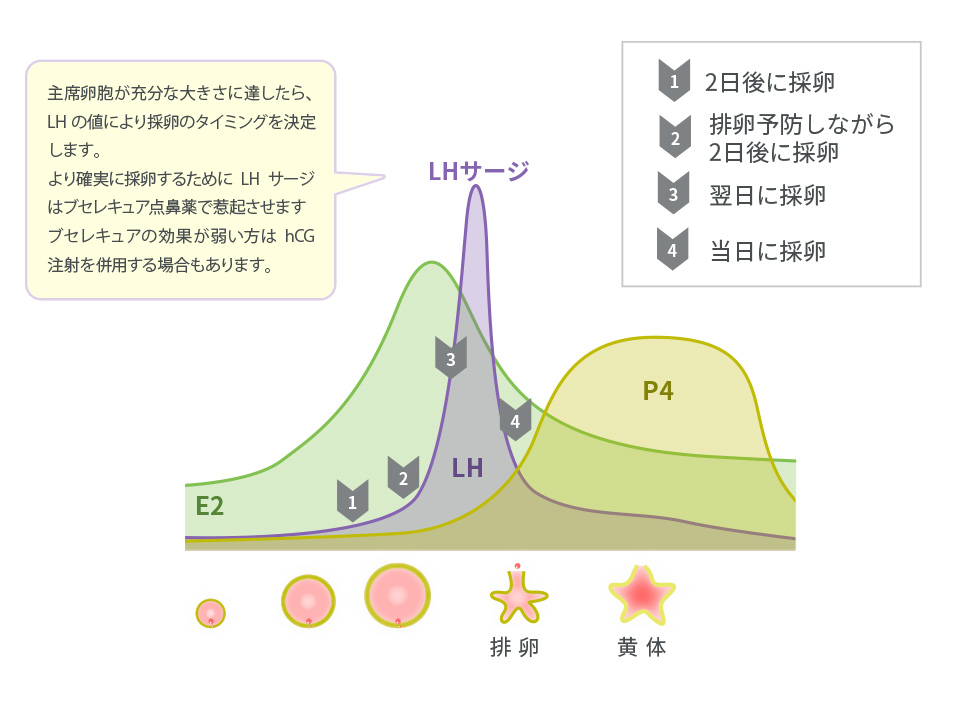
LH(黄体化ホルモン)
排卵が近づくと上昇し、採卵時期の目安となる。
P4(プロゲステロン:黄体ホルモン)
排卵後から上昇し、胚着床時にピークに達する。
FSH(卵胞刺激ホルモン)
下垂体ホルモン。卵巣機能の指標で15以上で卵巣機能の低下が疑われる。
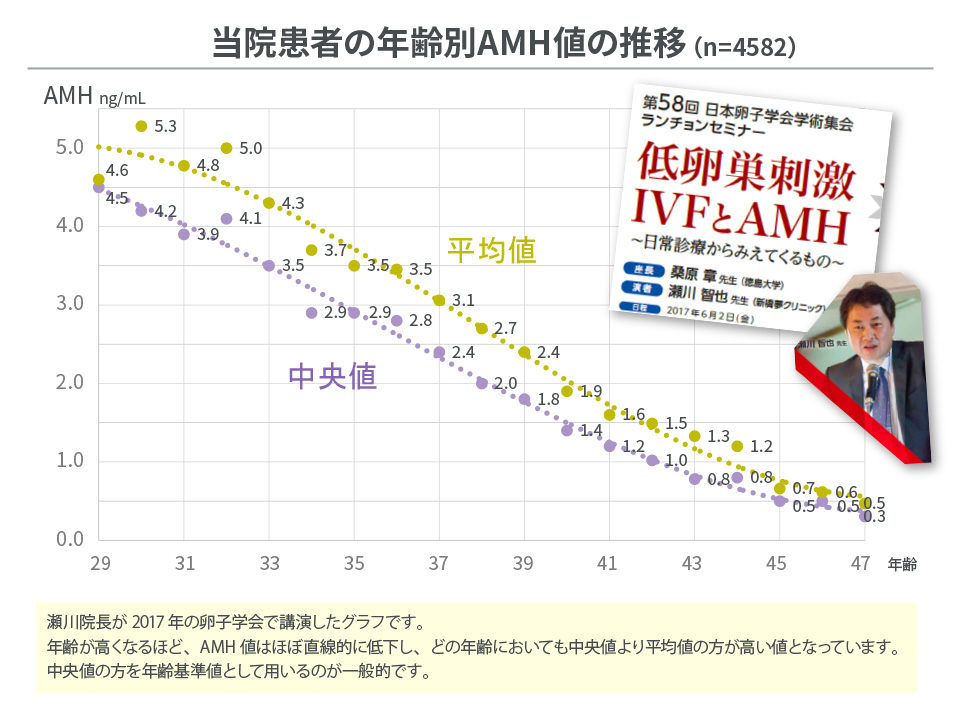
AMH(抗ミュラー管ホルモン)
卵巣内にある前胞状卵胞や顆粒膜細胞から分泌されているホルモンです。
測定値から、その周期に発育が見込まれる卵胞(胞状卵胞)の数を予測することができ、卵巣機能を判断する指標となります。
β-hCG(ヒト絨毛性ゴナドトロピン)
胚が着床すると検出され、妊娠継続に従って上昇する。
PRL(プロラクチン)
乳汁分泌ホルモン。高いと月経不順や着床障害の原因となる。
TES(テストステロン)
男性ホルモン。高いと月経不順や排卵障害の原因となる。
多嚢胞性卵巣症候群(PCOS)やサプリメント内服で高くなることがある。
TSH(甲状腺刺激ホルモン)
2.5以上で潜在性甲状腺機能低下のため投薬が必要になることがある。
未治療だと流産や胎児能発達に影響を与えると言われている。
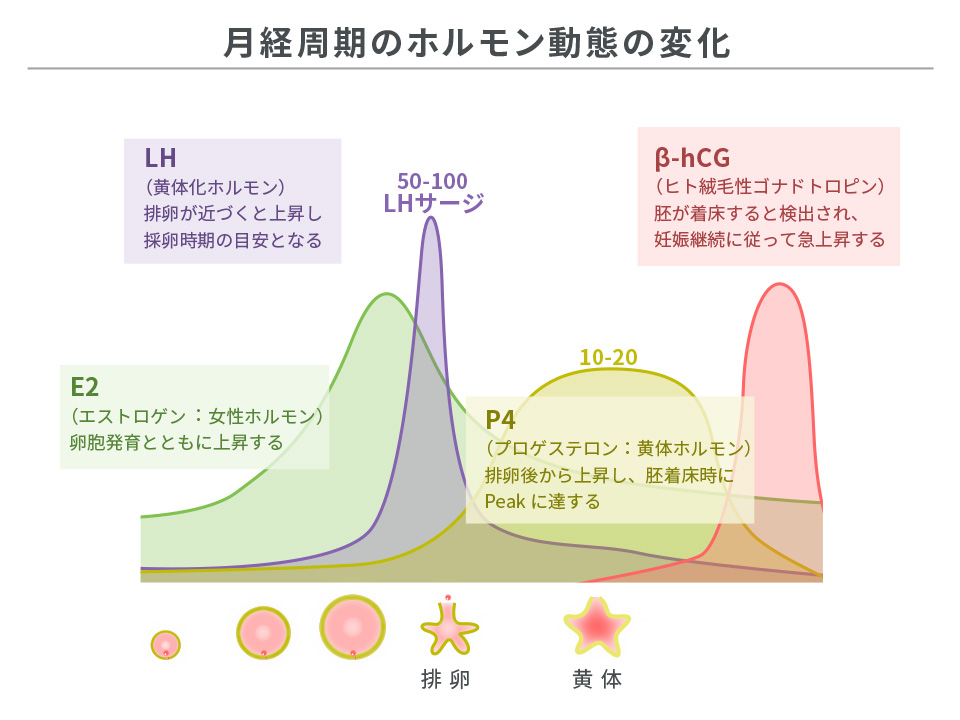
ホルモン値による採卵のタイミング
年齢別AMH値の推移